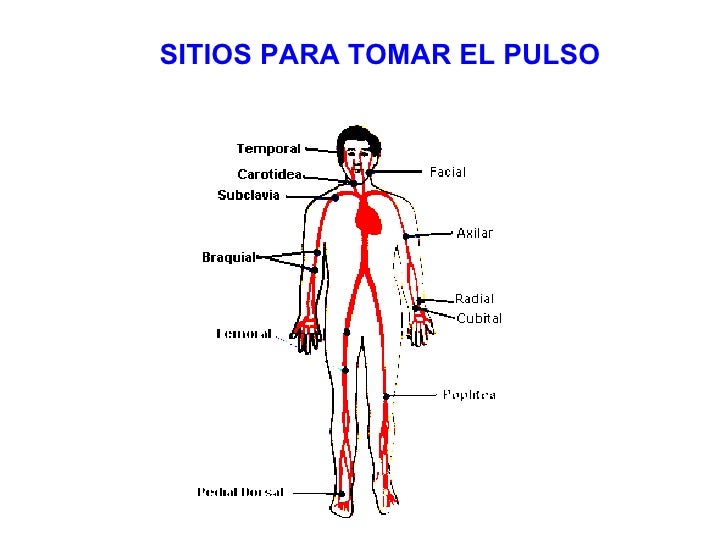
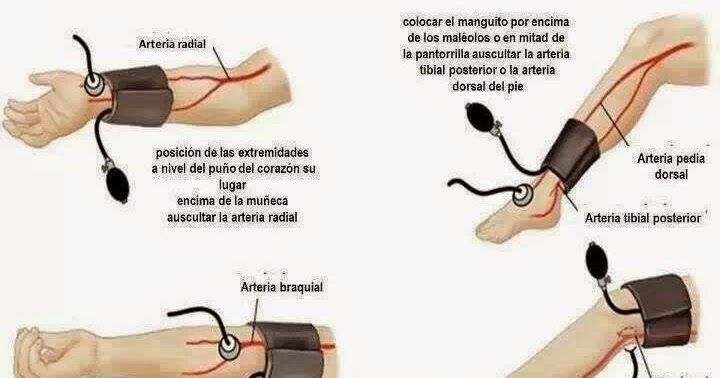
Deseo que su semana estudiantil valla de maravilla, que los que tengan parciales estudien mucho y lo que no a realizar sus trabajos para presentar, no esta de mas revisar las posiciones que se deben adoptar en cada paciente vamos acompañenme !
Posiciones Anatómicas Básicas
Se conocen como posiciones básicas del paciente encamado, todas aquellas posturas o posiciones que el paciente puede adoptar en la cama, camilla, mesa de exploraciones, etc., que son de interés para el manejo del Enfermo por el personal sanitario.
POSICIONES CORPORALES
Se emplean para facilitar la exploración del paciente, su tratamiento, la prevención de lesiones consecutivas a la inmovilidad, y su comodidad cuando esta encamado. Para cada posición, según el objetivo, se adoptarán diferentes medidas, como la colación de accesorios y de una sábana que cubra al paciente.
Los cambios frecuentes de postura en los pacientes encamados tienen como finalidad:
- Evitar la aparición de isquemia en los llamados puntos de presión, debido a la acción de la gravedad y al propio peso.
- Evitar que la ropa que cubre la cama roce la piel y llegue a producir lesiones.
- Prevenir la aparición de úlceras por decúbito.
- Proporcionar comodidad al paciente.
- Para ello el profesional de Enfermería debe cuidar que:
- Que no se obstaculice la respiración.
- Que no se obstaculice la circulación.
- Que no se ejerza ninguna presión ni tracción sobre nervio alguno.
- Que se reduzca al máximo la presión sobre la piel, con un mínimo de contacto de los rebordes óseos sobre la superficie de apoyo, en prevención de úlceras de decúbito.
- Que las zonas de mayor presión corporal estén protegidas.
- Que las sábanas estén limpias, secas y bien estiradas.
- Si se va a efectuar un procedimiento o intervención quirúrgica, que se tenga la máxima accesibilidad al sitio de actuación.
Posición de Decúbito
Decúbito es toda posición del cuerpo en estado de reposo sobre un plano horizontal. Según sea la parte de cuerpo en contacto con la superficie, se diferencian distintos decúbitos.
Decúbito Supino o Dorsal
La persona se encuentra tendida boca arriba, en posición horizontal, con la espalda en contacto con la superficie y las extremidades inferiores extendidas. Es la posición que espontáneamente tiene a adoptar la persona en la cama y la más utilizada para exploraciones, maniobras e intervenciones quirúrgicas en la superficie anterior del cuerpo, como las abdominotorácicas y algunas de los miembros inferiores. Es la posición de paciente más común tanto para la exploración general, como de casi todas las operaciones quirúrgicas, porque es a partir de este plano sobre el cual se puede acceder a una mayor cantidad de órganos. Permite una adecuada expansión pulmonar y facilita la alineación de los distintos segmentos corporales.
Indicaciones: examen de tórax, abdomen, miembros superiores e inferiores, postoperatorio, estancia en la cama, cambios de posición.
Actuación de enfermería:
- Colocar la almohada bajo la cabeza, zona lumbar y huecos poplíteos.
- Colocar un soporte en los pies, de modo que se mantengan apoyados y se evite su caída.
- Evitar que se mantengan las piernas cruzadas, para impedir la presión sobre vasos sanguíneos y nervios.
- Acomodar la cabecera de la cama según necesidad y comodidad del paciente.
- Vigilar las zonas del occipucio, omóplatos, codos, sacro, coxis, talones y dedos de los pies.
Decúbito Prono, Ventral o Abdominal
La persona se encuentra tendida sobre el pecho y el abdomen, con la cabeza girada hacia un lado, las extremidades superiores extendidas junto al cuerpo o flexionadas a nivel del codo y los miembros inferiores extendidos. El plano del cuerpo paralelo al suelo. Esta posición se utiliza para las exploraciones de espalda.
Indicaciones:
Exploraciones de espalda, pacientes intervenidos de columna, cambios posturales.
Actuación de enfermería:
- Vigilar la función respiratoria ya que esta posición puede dificultar la expansión pulmonar.
- Descansar la cabeza sobre una almohada pequeña, evitando una excesiva distensión de la columna vertebral.
- Colocar una almohada pequeña debajo del abdomen por debajo del diafragma.
- Vigilar los dedos de los pies, rodillas, genitales en el varón y mamas en la mujer, mejillas y oídos.
- Proporcionar el mayor confort ya que las personas no suele aguantar mucho tiempo en decúbito prono.
- Estar atento al paciente cuando se encuentre imposibilitada para girarse por sus propios medios.
Decúbito Lateral
La persona se encuentra tendida de lado, con uno u otro costado sobre la superficie, el miembro superior del lado en que se halla recostado por delante del cuerpo, y los miembros inferiores extendidos, un poco flexionados o con el que queda arriba algo flexionado y adelantado. El nombre del decúbito lateral depende del lado del cuerpo que esté en contacto con el plano horizontal: izquierdo o derecho.
Indicaciones:
Cambios posturales, higiene corporal, descanso, cambio de ropa de cama con el paciente encamado, colocar un supositorio, administración de medicamentos intramusculares, para prevenir las úlceras por decúbito, administración de enemas, estancia en cama y para hacer cambios posturales, higiene y masajes.
Actuación de enfermería:
- Colocar una almohada bajo la cabeza y cuello.
- Colocar ambos brazos en ligera flexión. El brazo superior se apoya a la altura del hombro sobre la almohada. El otro brazo descansa sobre el colchón con el hombro ligeramente adelantado.
- Colocar una almohada en la espalda del paciente.
- Elevar la cabecera de la cama según las necesidades y seguridad del paciente.
- Vigilar las zonas de las orejas, hombros, codos, cresta ilíaca, trocánteres, rodillas y maleólos.
- Colocar una almohada entre las piernas para evitar la compresión de nervios y vasos sanguíneos.
Posición de Fowler
Se trata de una posición dorsal en un plano inclinado de tal modo que la espalda forme un ángulo de unos 45 grados con la horizontal. Se obtiene al elevar unos 40-50 cm la cabecera de la cama. Las extremidades inferiores pueden mantenerse flexionadas en mayor o menor ángulo o mantenerse extendidas. En ocasiones se habla de posición de Fowler baja (semi – Fowler) o elevada, en función del ángulo que adopte la espalda.
Indicaciones:
Cambios posturales, en pacientes con problemas respiratorios o cardiacos, para facilitar comer o leer en la cama, para llevar a cabo exploraciones de cabeza, cuello, ojos, oídos, nariz, garganta y pecho, favorecer el drenaje después de operaciones abdominales.
Actuación de enfermería:
- Colocar una almohada en la zona lumbar, otra bajo los muslos y una almohada pequeña bajo los tobillos.
- Vigilar las zonas del sacro, tuberosidad isquiática, talones y codos.
Variantes de la posición Fowler:
- Fowler alta: El respaldo formará un ángulo de 90 grados.
- Semifowler: El respaldo formará un ángulo de 30 grados.
Posición de Sims o Semiprona
Es una posición de decúbito lateral izquierdo con el brazo y la pierna de este lado extendida y la extremidad inferior derecha flexionada a nivel de la cadera y la rodilla. El brazo izquierdo puede colocarse bajo la cabeza o mantenerse extendido junto al tronco, de tal modo que el peso del cuerpo descanse sobre el tórax.
Indicaciones:
Pacientes inconscientes, colocación de sondas rectales, administración de enemas, exámenes rectales y vaginales, facilitar el drenaje de secreciones, relajación muscular, en caso de accidente con pérdida de conocimiento y riesgo de vómitos.
Actuación de enfermería:
- Colocar una almohada bajo la cabeza del paciente
- Colocar una almohada bajo el brazo superior, flexionado, apoyando éste a la altura del hombro.
- Colocar una almohada bajo la pierna superior flexionada, a la altura de la cadera.
Posición Ginecológica o de Litotomía
Es una posición de decúbito supino con las piernas flexionadas sobres los muslos y los muslos en abducción y flexión sobre la pelvis. Puede efectuarse en una camilla especial que cuente con dispositivos para mantener las piernas elevadas, apoyando las pantorrillas o los pies en soportes o estribos.
Indicaciones:
Exámenes ginecológicos vaginales, rectales y vesicales, partos, intervenciones ginecológicas, lavado genital, sondaje vesical en la mujer, exámenes manual o instrumental de la pelvis y exámenes en el embarazo.
Actuación de enfermería:
- Retirar ropa interior si la hubiera.
- Pedir al paciente que flexione las rodillas en posición perpendicular a la cama y que separe las piernas.
- Cubrir el abdomen y el área genital
- Elevar la cabecera de la cama con una almohada.
- Dejar al paciente con una posición cómoda al finalizar la exploración o técnica.
Posición Genupectoral
La persona se coloca abajo, apoyándose sobre las rodillas y el pecho, con la cabeza ladeada y los muslos perpendiculares a la cama y las manos situadas delante de la cabeza, una encima de la otra.
Indicaciones:
Exploraciones y procedimientos rectales, vaginales, o de la próstata.
Actuación de enfermería:
- Hacer descansar el cuerpo del paciente sobre las rodillas y pecho.
- Volver la cabeza del paciente hacia un lado y los miembros superiores por encima de la altura de la cabeza flexionándolos a nivel de los codos.
- Cubrir al paciente.
- Dejar al paciente en posición cómoda una vez realizada la exploración o técnica.
Posición de Roser o de Proetz
Es una posición de decúbito supino con la cabeza colgando fuera de la camilla o mesa de operaciones, con el objetivo de mantener el cuello en hiperextensión. Se utiliza en maniobras de enfermería para el lavado del cabello.
Indicaciones:
Intubación traqueal, exploraciones faríngeas, intervenciones quirúrgicas, evitar la aspiración de sangre o secreciones, lavado de cabello en pacientes encamados.
Actuación de enfermería:
- Puede ser útil para el lavado del cabello.
- Vigilar omóplatos, sacro, coxis, talones, dedos de los pies, codos y protección de la cabeza.
Posición de Trendelenburg
Es una posición de decúbito dorsal sobre un plano inclinado de tal modo que la pelvis quede más alta que la cabeza y los muslos más altos que la pelvis. El paciente se encuentra en un plano oblicuo sobre la horizontal de aproximadamente 45 grados, en decúbito supino, con la cabeza más baja que los pies.
Indicaciones:
Exploraciones radiográficas, en intervenciones quirúrgicas, pacientes con problemas respiratorios, facilita la circulación sanguínea a nivel de las extremidades inferiores. Mejora la circulación cerebral, lipotimias o síncopes, conmoción o shock, drenaje de secreciones bronquiales, para evitar las cefaleas después de la punción lumbar, hemorragias y cirugía de órganos pélvicos.
Actuación de enfermería:
- Colocar al paciente en decúbito supino inclinando el plano de la cama de tal forma que la cabeza del paciente queda en un plano inferior al de los miembros inferiores.
- Vigilar omóplatos, sacro, coxis, talones, dedos de los pies, codos y protección de la cabeza.
- Vigilar el estado de conciencia del paciente para evitar aspiraciones en caso de tener vómitos.
Posición de Trendelenburg Invertida
Es la posición opuesta a la anterior, es decir, con la persona en decúbito dorsal sobre un plano inclinado de tal modo que la cabeza quede más alta que los pies.
Indicaciones:
Exploraciones radiográficas, intervenciones de cuello, cara y cráneo a fin de disminuir el riego sanguíneo y evitar el estancamiento de sangre en la zona operatoria, se usa en cirugía del diafragma y abdominales para modificar la situación de las vísceras y exponer mejor el campo operatorio.
Actuación de enfermería:
- Colocar al paciente en decúbito supino inclinando el plano de la cama de tal forma que la cabeza del paciente queda en un plano superior al de los miembros inferiores.
- Vigilar omóplatos, sacro, coxis, talones, dedos de los pies, codos y protección de la cabeza.
Posición de Kraske o Navaja
Ésta posición, también denominada 'posición de navaja', es usada en cirugía. La mesa de operaciones forma un ángulo de vértice superior. El paciente se encuentra en decúbito prono, con el abdomen, el tórax, la cabeza y los brazos a un lado de dicho vértice. Al otro lado se encuentran las piernas.
Indicación:
Cirugía rectal, cirugía coccígea.